BMS: sindrome della bocca che brucia, aumentano i casi perchè?
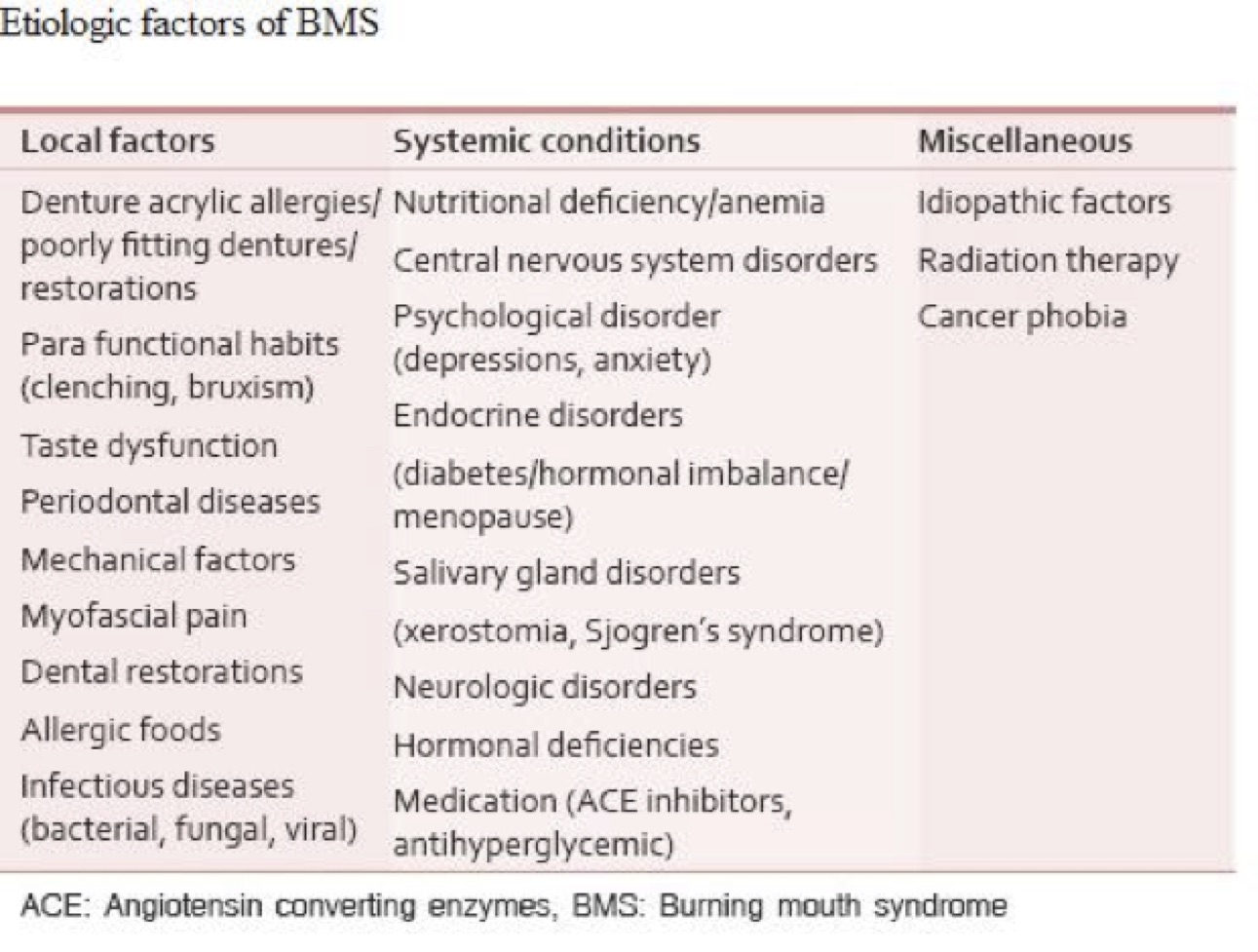
La sindrome della bocca che brucia (BMS, Burning Mouth Syndrome) è caratterizzata da una sensazione dolorosa e di bruciore delle mucose della cavità orale che clinicamente risulta normale. Anche se la causa della BMS non è nota, sappiamo che è una patologia multifattoriale, integrando sia fattori biologici che psicologici.
E’ essenziale per un clinico distinguere tra sintomo di bruciore orale e BMS. Un approccio interdisciplinare e sistematico è necessario per una migliore gestione del paziente . Lo scopo di questo report è quello di fornire una comprensione dei fattori locali , sistemici e psicosociali che possono essere responsabili del bruciore orale associato a BMS. Fornendo quindi una base per la diagnosi e il trattamento della BMS .
Descritta per la prima volta oltre la metà del 19 secolo, la sua classificazione è avvenuta nei primi anni del 20 secolo. La sindrome della bocca che brucia (BMS) è caratterizzata da dolore cronico, bruciore pungente e/o prurito del cavo orale in assenza di qualsiasi malattia organica. L’associazione internazionale per lo studio del dolore la definisce come una patologia che si manifesta con dolore di almeno 4-6 mesi di durata, sito sulla lingua o su altre mucose orali in assenza di segni clinici o di laboratorio . Può essere accompagnato da disgeusia (alterazione del gusto) e xerostomia (secchezza delle fauci).
Studi epidemiologici hanno stimato un tasso di prevalenza del 2,6-5,1% . L’età media della BMS è tra i 55 ei 60 anni , la comparsa sotto i 30 anni è rara . Il rapporto tra femmine e maschi varia da 3 : 1 a 16 : 1 secondo gli studi . Inoltre fino al 90 % dei pazienti di sesso femminile con BMS sono donne in pre-menopausa, con un esordio tipico da 3 anni precedenti a 12 anni dopo l’inizio della menopausa.
A secondo dell’intensità del dolore possiamo dividerla in tre varianti:
Tipo 1 ( 35 % ) è caratterizzata da pazienti che hanno bruciore ogni giorno . il bruciore è assente al risveglio , si manifesta durante il giorno e raggiunge il suo apice la sera. Questa variante può essere collegata a malattie sistemiche , come le carenze nutrizionali o disturbi endocrini.
Tipo 2 ( 55 % ) è caratterizzata anch’essa da bruciore giornaliero, è presente dal risveglio e spesso rende difficoltoso addormentarsi. Questo sottogruppo di pazienti spesso segnala cambiamenti di umore , alterazioni delle abitudini alimentari , e un diminuito desiderio di socializzare , che sembra essere attribuibile all’alterazione del sonno.
Tipo 3 ( 10 % ) è caratterizzata bruciore intermittente , presente solo su alcuni giorni , con bruciore che coinvolge siti insoliti come il pavimento della bocca , la mucosa orale, e della gola . Questi pazienti mostrano spesso reazioni allergiche, in particolare per gli additivi alimentari, e di ansia.
Le possibili teorie sulla causa della BMS :
- interazione anomala tra le funzioni sensoriali dei nervi facciali e trigemino. Secondo questa teoria, certi individui (soprattutto femmine) a causa della elevata densità di papille fungiformi presenti sulla faccia anteriore della lingua, sono pazienti a maggior rischio per lo sviluppo del bruciore orale .
- le ricerche hanno rilevato che quasi il 90% degli individui con BMS ha avuto una qualche forma di soglia di percezione alterata e / o reazione riflessa associata ad alterazione del sistema neuronale dell’epitelio della mucosa orale (ipotesi neurologica).
- alterazione delle sensazioni nocicettive.
- Disturbi dell’innervazione autonoma e del flusso sanguigno orale
- ansia o stress cronico con alterazione dei livelli steroidei questo è uno dei fattori dati per fondamentali nell’eziopatogenesi)
La diagnosi di BMS può essere complessa e deve associare almeno tre tra fattori principali:
I medici possono arrivare ad una diagnosi di BMS abbinando dettagli specifici del racconto del paziente con risultati clinici orali che escludono cambiamenti oggettivi della mucosa orale.
I criteri diagnostici sviluppati per la diagnosi di BMS sono i seguenti
- quotidiana sensazione di bruciore della mucosa orale bilaterale
- Sensazione di bruciore per almeno 4-6 mesi
- intensità costante o crescente durante il giorno
- Nessun peggioramento durante il mangiare o il bere.
- Nessuna interferenza con il sonno.
Inoltre potremo trovare in associazione alla sensazione intraorale di bruciore, anche dei mini markers come stomatite, dolore facciale atipico, odontalgia atipica, artromialgia facciale idiopatica, pemfigoide, pemfigo, lesioni neoplastiche nella cavità orale, neuroma acustico, protesi o restauro dentali incongrui, l’herpes simplex o zoster, traumi del nervo linguale o mandibolare dopo chirurgia dentale, xerestomia.
I farmaci più utilizzati per il trattamento di questa sindrome sono antidepressivi, antipsicotici, sedativi, antiepilettici, analgesici e protettori della mucosa orale, complessi minerali e vitaminici. Varie modalità di trattamento alternative hanno anche implicato, l’uso del laser, l’agopuntura, terapie comportamentali, yoga, terapia di rilassamento, meditazione e psicoterapia di gruppo. Scopo di questi farmaci o trattamenti è quello di ridurre la sofferenza dei pazienti e di portare la condizione vitale sotto controllo migliorando la qualità della vita.
L’ uso di acido alfa lipoico in associazione con clonazepam (0,5 mg / die) ha mostrato un significativo miglioramento dei sintomi.
L’applicazione locale di agenti desensibilizzanti, come la capsicina topica sembra, a dispetto dell’origine (principale costituente del peperoncino), ridurre la sensazione di bruciore.
L’approccio multidisciplinare, tra cui la terapia medica e psicosociale, può essere efficace nel sollievo dei sintomi nei pazienti affetti BMS; tuttavia, sono necessari ulteriori studi.
La BMS rimane una condizione medica importante che spesso pone un onere significativo per il paziente e il sanitario e richiede il riconoscimento e il trattamento diligente. Quello che i ricercatori non si riescono a spiegare è il costante aumento dei pazienti soggetti a questa patologia che condiziona profondamente la qualità di vita del paziente.
Fondamentale è l’apporto psicologico del clinico nel riconoscimento e nel supporto del paziente colpito da BMS.
Indian J Palliat Care. 2016 Jan-Mar; Burning Mouth Syndrome KA Kamala, S Sankethguddad,1 SG Sujith,2 and Praveena Tantradi3
Full text disponibile